Janeiro Branco e o ponto cego dos programas de crônicos nas empresas
Janeiro Branco costuma trazer a mesma pauta: saúde mental importa. Isso ajuda a colocar o tema em pauta, mas raramente altera o que, de fato, determina custo e resultado ao longo do ano.
O motivo é simples, grande parte dos programas de crônicos foi desenhada para acompanhar o estado da doença (exames, pressão, glicemia). Isso é essencial. O que costuma faltar é a mesma disciplina para acompanhar o processo que sustenta o cuidado, ou seja, a rotina prática e os comportamentos diários fora do consultório
É nesse intervalo que o cuidado se perde.
Quando essas falhas se acumulam, o sistema percebe tarde demais e só reage quando o problema já escalou para o pronto-socorro, a internação, o afastamento ou a queda de produtividade.
O ponto central do Janeiro Branco, aqui, não é ampliar a conscientização. É mudar a lógica: sair da gestão do evento e entrar na gestão dos sinais.
O que os programas costumam medir, e o que deixam escapar
Programas tradicionais medem com rigor o que é “visível” na clínica. Mas o que define a trajetória do crônico, na maioria das vezes, é “invisível” na rotina.
Medem bem: exames e indicadores (pressão, glicemia, peso, histórico clínico).
Medem pouco: continuidade do cuidado, energia mental, fricções do dia a dia, barreiras práticas.
A maioria das falhas não começa no exame. Começa entre uma consulta e outra.
A rotina onde o cuidado se perde
Condição crônica não é um episódio. É uma sequência de decisões por meses e anos.
Quando o estado emocional piora, a primeira variável a se deteriorar costuma ser a continuidade: consultas atrasam, a medicação passa a ser tomada de forma intermitente, o acompanhamento desaparece e o autocuidado perde prioridade.
O ciclo que se repete (e que quase sempre é previsível)
Fricção e cansaço acumulados → falhas de rotina → queda de adesão → instabilidade clínica → eventos agudos → custo e imprevisibilidade.
Em formato direto:
Fricção e cansaço acumulados → a rotina começa a falhar
Rotina falha → a adesão cai (consultas, medicação, acompanhamento)
Adesão cai → a instabilidade clínica aumenta
Instabilidade aumenta → urgência e eventos agudos viram a principal via de acesso
Eventos agudos → custo sobe, produtividade cai e a previsibilidade do orçamento piora
O ponto é que esse ciclo raramente aparece com o rótulo “saúde mental”. Ele chega como operação: faltas recorrentes, queda de desempenho, uso frequente de urgência e aumento de afastamentos.
Onde o custo se dissipa (e por que isso fica fora do radar)
As empresas costumam enxergar bem o custo médico direto e, com menos clareza, o custo indireto. O problema é que o custo indireto tende a ser o principal multiplicador, quando o cuidado falha ao longo do tempo, o impacto não aparece em uma única linha. Ele se distribui entre assistência, afastamentos e, principalmente, perda de produtividade.
Parte relevante do custo não está apenas no que se paga por atendimento. Está no valor que deixa de ser gerado quando a pessoa opera no limite (físico ou emocional), e o desempenho cai de forma contínua.
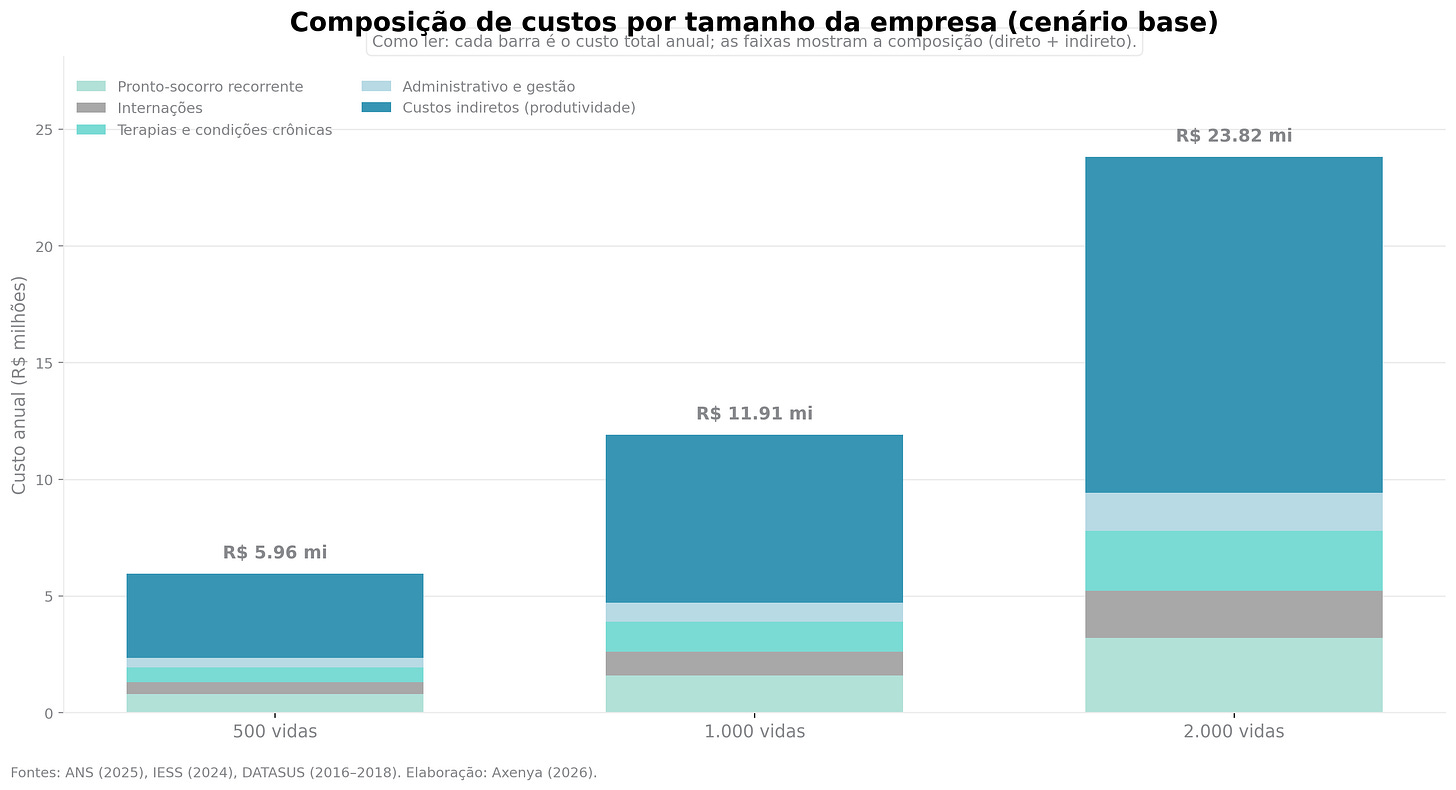
Para tangibilizar o impacto real, basta olhar para os números:
Em uma base de 1.000 vidas, o custo total combinado tende a chegar a alguns milhões por ano.
Nessa leitura, a parcela ligada à produtividade perdida costuma pesar mais do que a soma de pronto-socorro, internações e terapias.
Não é um número para tomar como absoluto. É um mapa mental, o que mais pesa nem sempre é o que mais se enxerga.
Sinais que aparecem antes da crise
A descompensação raramente é um imprevisto. Ela costuma ser precedida por pequenos desvios que, somados, indicam que a crise está se aproximando.
Quatro sinais recorrentes, e o que eles costumam antecipar:
Consultas e exames começam a atrasar
→ descontrole gradual
→ risco e custo aumentam em silêncioUso de medicação fica irregular
→ instabilidade (picos e quedas)
→ desempenho cai e urgências ficam mais prováveisPronto-socorro se torna recorrente
→ cuidado reativo e caro
→ custo cresce sem resolver a causaAcompanhamento multiprofissional desaparece (psicologia, nutrição, enfermagem)
→ a rotina perde sustentação
→ afastamentos e rotatividade ficam mais prováveis
A pergunta que muda o jogo não é “como lidar melhor com a crise”. É:
Quais sinais surgem antes e o que precisa acontecer quando eles surgem?
A diferença entre intenção e operação
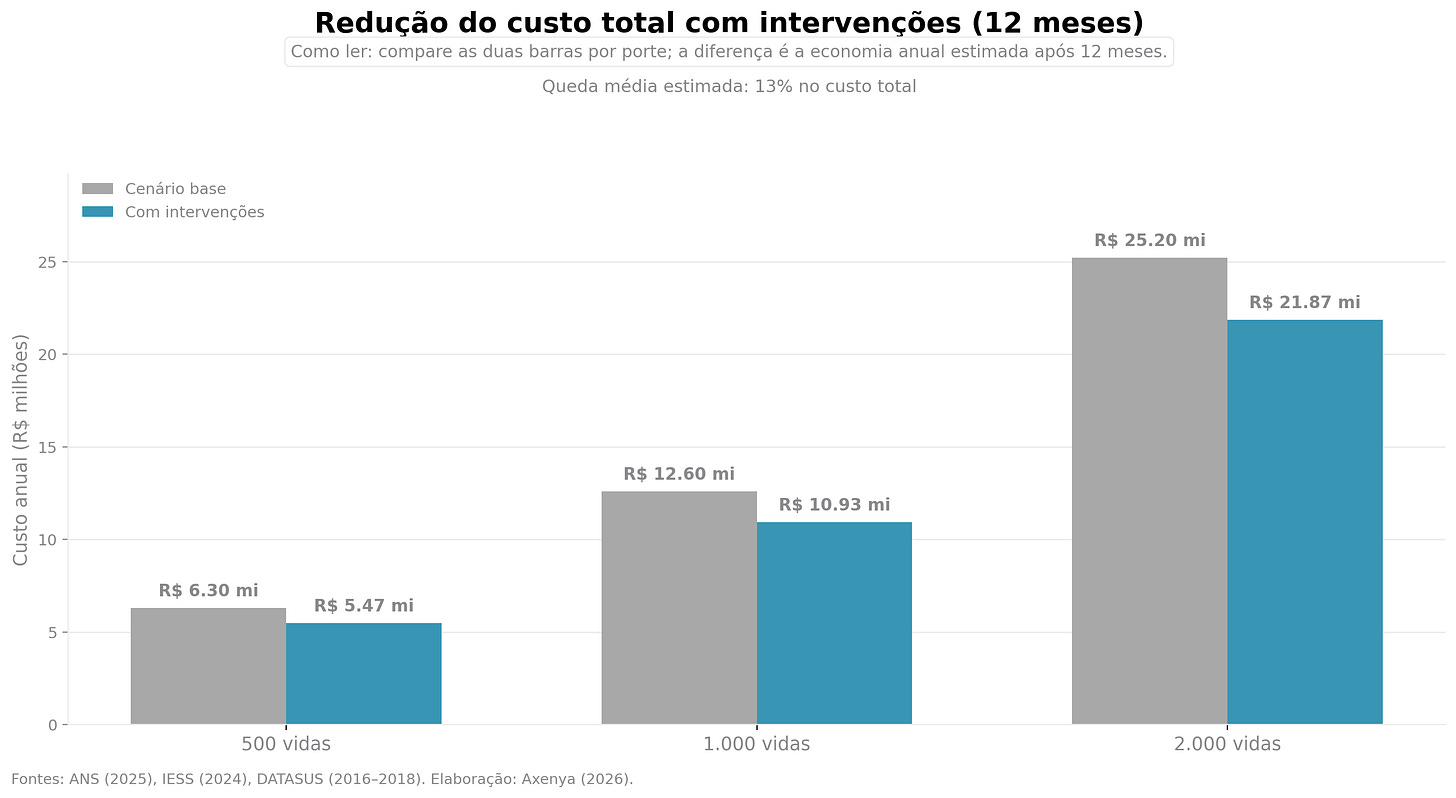
A mudança prática não é “fazer mais para todos”. É priorizar com governança: definir o que acontece, quem executa e em quanto tempo.
Um bom programa se parece menos com campanha e mais com um conjunto de respostas claras:
Se houver atrasos e queda de engajamento: remover barreiras de agenda e rotina (em vez de apenas reforçar comunicação).
Se houver urgência repetida: tirar o caso do modo reativo e colocar em coordenação para estabilizar fora da urgência.
Se houver fadiga emocional junto de piora clínica: suporte emocional vira parte do cuidado crônico, não um trilho paralelo.
Se houver indício de interrupção de medicação: identificar a barreira (rotina, custo, efeito colateral, compreensão) e ajustar rapidamente.
Isso é senso incomum aplicado à saúde: reduzir, de forma sistemática, a distância entre sinal e ação.
Onde a Axenya se encaixa
A Axenya vem para transformar essa lógica em execução: conectar dados ao longo do tempo, identificar sinais precoces de fragilidade de adesão, priorizar quem precisa de intervenção no momento certo e dar governança para a operação agir antes da crise.
Em vez de o sistema tomar conhecimento apenas quando o caso se torna crítico e de alto custo, a proposta é fazer o básico funcionar com consistência: detectar cedo, intervir cedo, e evitar a escalada.
Janeiro Branco é uma boa janela para começar. O que define resultado, custo e previsibilidade é o que acontece depois, quando o tema sai da campanha e entra na rotina, ao longo dos meses seguintes.